Organ transplant臓器移植
2022.03.01
肝胆膵外科
臓器移植

臓器移植は、「いのちの贈り物」に喩えられる治療です。私たちは、難病に苦しみ、臓器移植を必要としている患者さんの治療だけでなく、ドナーとして、難病の患者さんを助けたいと思っている方達の気持ちも大切にした治療を心がけています。
当センターの臓器移植の特徴は、2017年に包括的臓器移植センターが設置され、肝臓・膵臓・腎臓の移植を一元的に管理している点です。我々のように、複数臓器の移植を一つのチームが行う事は、欧米では一般的ですが、我が国では非常にユニークな施設となっています。この包括的臓器移植センターの中核として、私たちは2018年には埼玉県内初の「生体肝移植術」を実施し、2020年にやはり埼玉県初の「膵臓移植」を実施しました。また、移植コーディネーターが、多種の相談に対応できる体制を整えています。当センターで受けることのできる臓器移植についてご紹介します。
肝臓移植
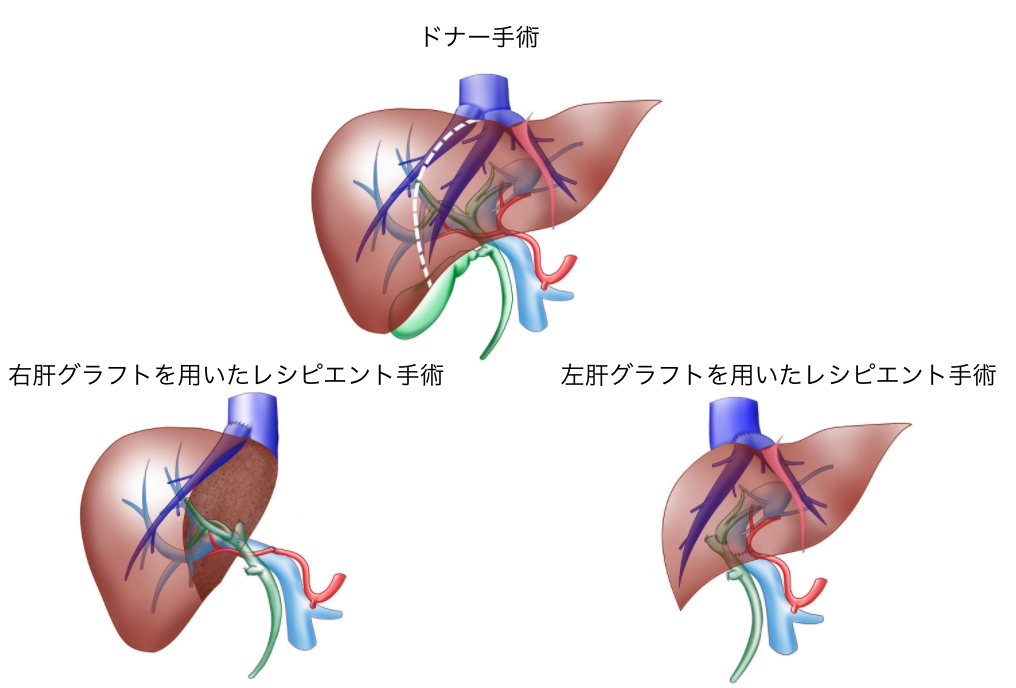
当センターでは、生体ドナーから提供いただいた肝臓の一部を移植する「生体肝移植術」を行っています。生体肝移植術の適応は、肝移植以外に救命の方法がない疾患、状態の患者さんです。手術では、患者さんご自身の機能の低下した病気の肝臓を摘出した後に、ご家族もしくはご親族の方から提供していただいた肝臓の一部を移植します。臓器提供者(ドナー)となるには、日本移植学会は「原則として親族(6 親等以内の血族と配偶者および 3 親等以内の姻族)に限定する」としています。当院では、原則として3親等以内の血族と配偶者をドナーとして認めています。提供していただく肝臓は、成人の生体肝移植では、ドナーの肝臓の左側、もしくは右側を用います。(図1)生体肝移植術は移植後1年の生存率が85%とされており、リスクの高い医療行為です。しかし、長期成績は良好で、約7割の方が、移植後15年を経ても生存しています。
膵臓移植
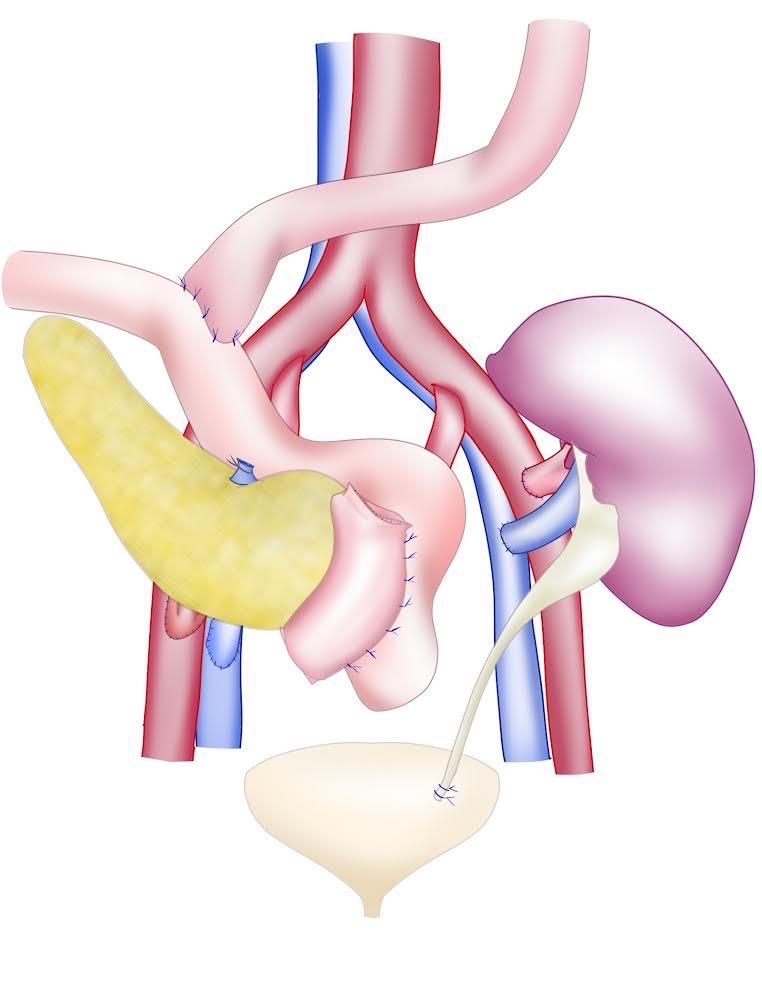
膵臓移植の適応は、インスリン分泌の枯渇した「1型糖尿病患者」に限定されています。当センターは全国で、18施設の脳死膵臓移植実施施設のひとつとして認定され、脳死ドナーから提供いただいた膵、および腎の移植を行なっています。膵臓移植は、「膵臓単独移植」と、「膵腎移植術」に大別されます。手術では、膵臓は右下腹部に、腎臓は左下腹部に移植します。(図2)移植された膵臓の1年、3年、5年、10年生着率はそれぞれ85.9%、80.6%、76.2%、67.4%です。
腎臓移植
当センターでは慢性腎不全患者さんを対象に、献腎移植(脳死もしくは心停止ドナーからの献腎移植)と生体腎移植のどちらも行っています。腎高血圧内科・人工腎臓部、泌尿器科、麻酔科と密に連携し、移植前から移植後までを一貫して診療いたします。当センターの献腎移植は日本臓器移植ネットワークに300人以上が登録されており、県内では登録者が最も多い施設となっています。生体腎移植は、健康で腎機能が正常な生体ドナー(原則として3親等以内の親族もしくは配偶者)から提供いただいた腎臓を移植します。生体腎移植では、透析導入前の先行移植もおこなっております。
Figure legends
ドナー手術では、ドナーの肝容積とレシピエントに必要な肝容積より、綿密な計画の下に図に白線で示した部位で肝臓を離断し、左肝もしくは右肝をグラフトとして摘出します。摘出したグラフトは、レシピエントの肝臓を摘出したのちに、レシピエントの肝静脈・門脈・肝動脈・胆管と吻合します。
移植する膵臓は、右骨盤腔に移植します。レシピエントの外腸骨動静脈とグラフト腹腔動脈・門脈と吻合するのが一般的です。グラフト十二指腸は、小腸に吻合します。腎臓は左骨盤腔に移植します。外腸骨動静脈と腎動静脈を吻合し、尿管を膀胱に吻合します。
受診をご希望の方はこちら
(代表番号)049-228-3411